
Lupus-Erythematodes-Selbsthilfegruppe Darmstadt


|
Lupus-Erythematodes-Selbsthilfegruppe Darmstadt |

|
Startseite Berichte Infomaterial Geschichte Tipps zur Gesundheitsreform
Lupus-Ratgeber Neuigkeiten
Kollagenose-Workshop 2006
Lupus erythematodes, Sjögren-Syndrom u. a. Kollagenosen
Dr. med. Johannes Häntsch
Internistischer Rheumatologe, Darmstadt
Kollagenoseformen - Inzidenz pro Million
Systemischer Lupus erythematodes: 400-500
- Limitiert kutane Formen
- Systemische Form
Systemische Sklerose (PSS): 4-253
- Limitiert kutane Formen
- Diffus kutane Formen
- CREST-Syndrom
Primäres Sjögren-Syndrom: 40
Polymyositis/Dermatomyositis: 10
Mischkollagenose (MCTD, Sharp-Syndrom): 100
Primäres Sjögren-Syndrom
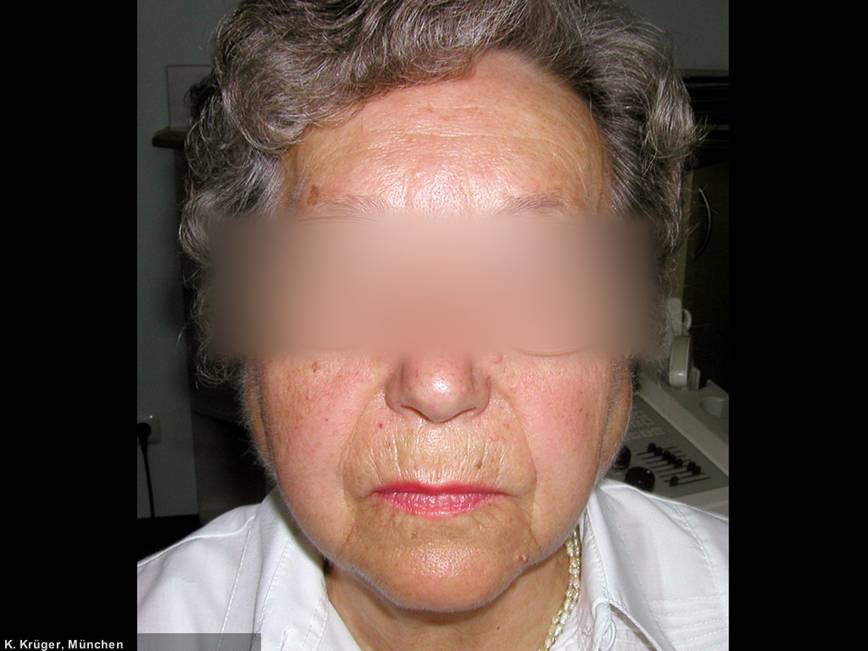
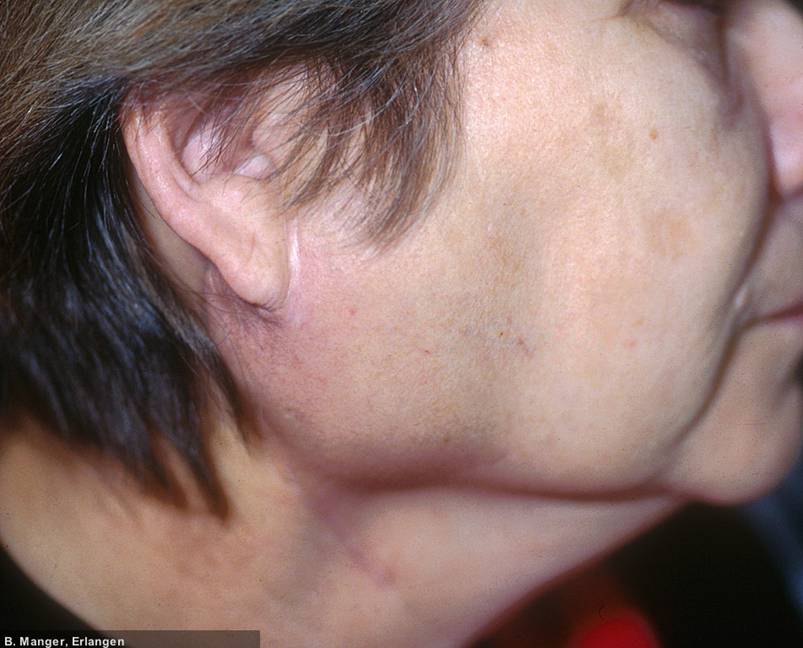
Chronische beidseitige Parotis-Schwellung
Klassifikationskriterien des Sjögren-Syndroms (Europäische Studiengruppe 1993)
Subjektive Symptome am Auge ( > 3 Monate )
Subjektive orale Symtome ( > 3 Monate )
Objektive Symptome am Auge: Schirmertest (5mm in 5 min)
Lippenbiopsie: Agglomerat von > 50 mononukleäre Zellen je 4mm
Speicheldrüsenbefall: Szintigraphie - Sialographie - Saxon-Test
Autoantikörper: SS-A/Ro oder SS-B/La, ANA, RF
Primäres Sjögren-Syndrom: mind. 4 von 6 Hauptkriterien (Kriterium 6 SS-A/Ro oder SS-B/La)
Sekundäres Sjögren-Syndrom: Hauptkriterium 1 oder 2 plus zwei der Kriterien 3, 4 oder 5
Raynaud-Syndrom
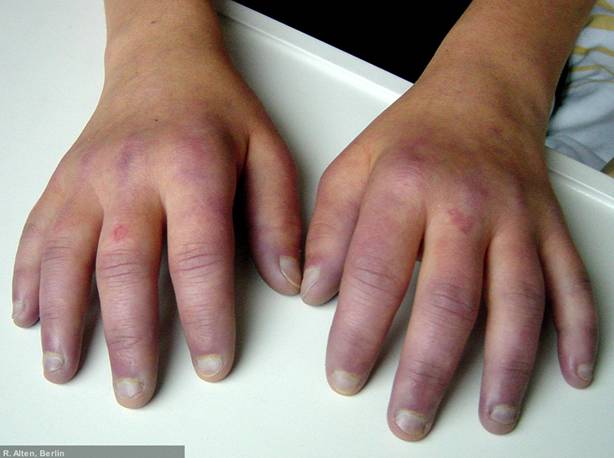
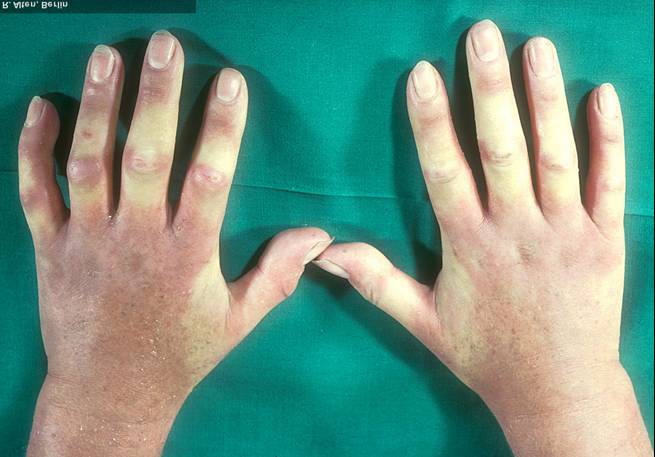
Das Raynaud Syndrom tritt auf bei...
Dermato-/Polmyositis (DM/PM) 28%
SLE 40-60%
PSS 78%
CREST >90%
MCTD >90%
Kapillarmikroskopie des Nagelfalz: Lichtmikroskopische Untersuchung von Abnormalitäten der Nagelfalzkapillaren mit einem Auflichtmikroskop zum Nachweis von strukturellen Gefäßwandveränderungen:
Normalbefund
Megakapillare
Zirkumskripte Sklerodermie
CREST-Syndrom
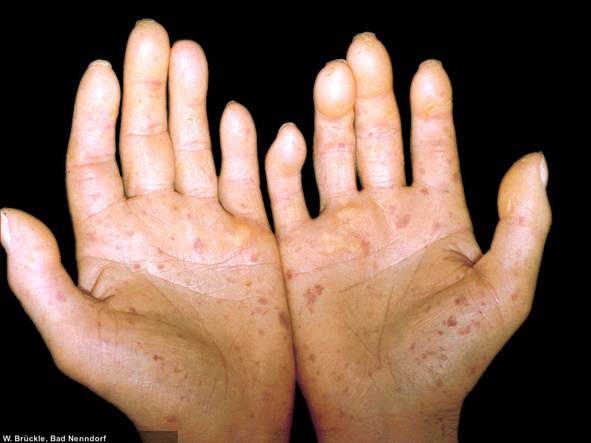
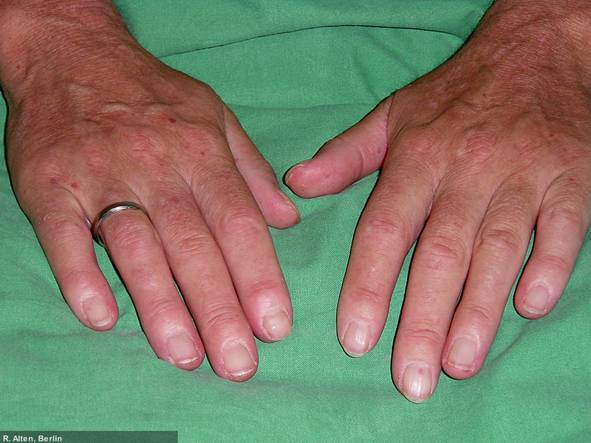
Dermatomyositis
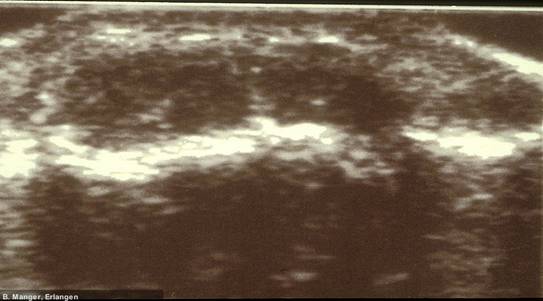
Calcinosis cutis (Doppler-Aufnahme)

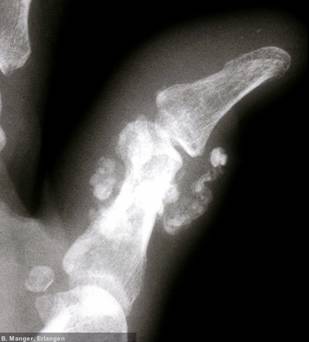
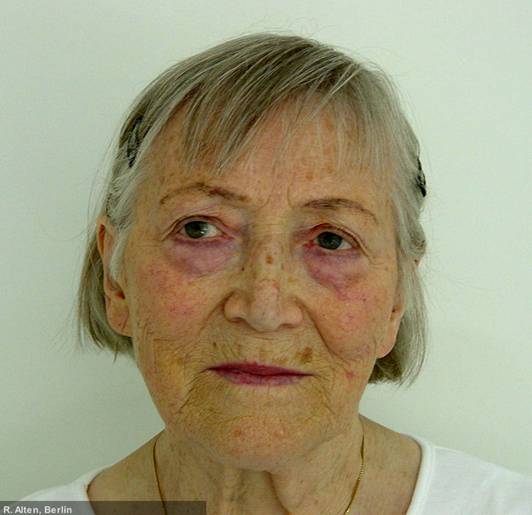
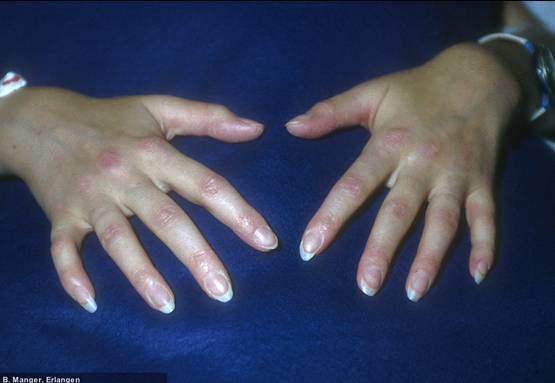
Gottron-Knoten
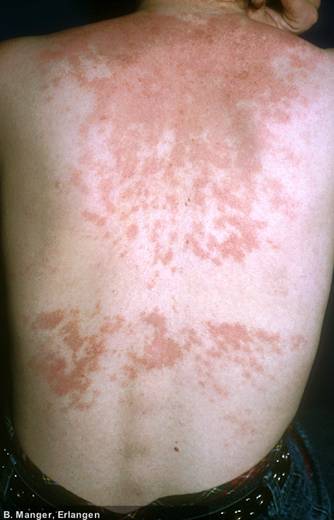
Systemischer Lupus Erythematodes
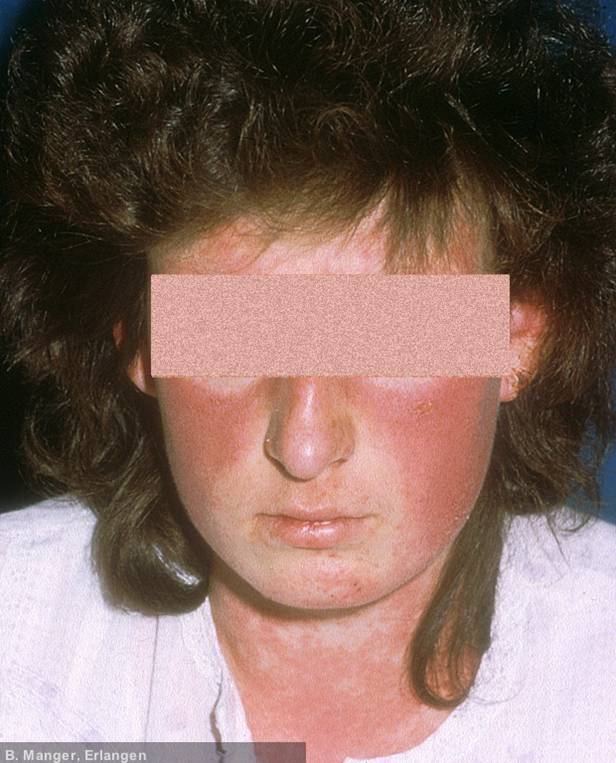
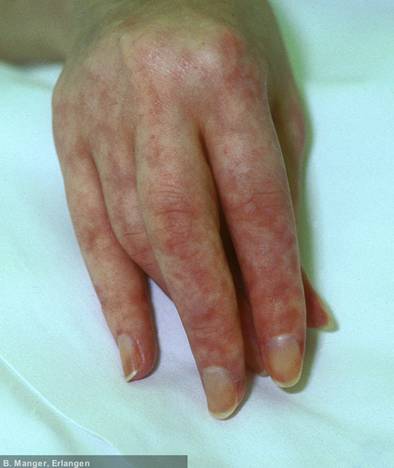
Klassifikationskriterien für den systemischen Lupus erythmatodes (ACR) (1997)
1. Schmetterlingserythem
2. Diskoide Hautveränderung
3. Sonnenempfindlichkeit
4. Schleimhautulzerationen
5. Arthritis
6. Serositis
7. Glomerulonephritis
8. Neurologische Symptome
9. Hämatologische Befunde
10. Immunologische Befunde: Anti-ds-AK oder Anti-Sm-AK oder LE-Zellen im Blut oder Anti-Phosphoipid-AK Typ IgG oder IgM, positives Lupus-Antikoagulanz oder eine falsche positive Lues-Reaktion
11. Antinukleäre Antikörper
Organbeteiligungen beim systemischen Lupus erythematodes
Muskeln und Skelettsystem 95%
Arthralgien
Arthritiden
Jaccoud-Arthritis
Myositis
Blutbildendes System 85%
Hautbeteiligung 70-80%
Schmetterlingserythem
Schuppende Plaques
Chronisch-diskoider LE
Alopezie
Vaskuläre Symptome
Subakut-kutaner LE
Nervensystem 60%
Kognitive Dysfunktion
Psychose
Depression
Epilepsie
Hirnorganisches Syndrom
Insult
Kognitive Funktionsstörungen
Transverse Myelitis
Mononeuritis multiplex
Herz und Lunge 60%
Lupus-Pneumonitis
Libman-Sacks-Endokarditis
Gefäß-Sklerose
Niere 50%
Lupus-Nephritis
Magen-/Darmtrakt 35%
Vaskulitis des Darmtrakts
Lebermanifestationen selten
(meistens medikamentös-toxisch!)
Augen 15%
Hinweis auf begleitendes Sjögren-Syndrom
Retinale Vaskulitis
Fakultativ:
Antiphospholipid-AK-Syndrom (APS)
Antiphospholipid-Syndrom
Mindestens ein klinisches Kriterium (vaskuläre Thrombose oder Schwangerschaftskomplikation) bei gleichzeitigem Nachweis von mittel- bis hochtitrigen Anticardiolipin-AK (ACLA) und/oder Lupus-Antikoagulanzien.
Antikörper-Persistenz > 6 Wochen !!!
Klinische Manifestation:
Tiefe Venenthrombose (TVT) 22%
Thrombocytopenie 20%
Livedo reticularis 13%
Lungenembolie 9%
Wiederholte Spontanaborte und Fehlgeburten ?%
SLE - Therapie
- Lokal: UV-Protektion
- Symptomatisch: NSAR/Analgetica
- Immunsuppressiv:
Glukokorticoide (GK)
Antimalariamittel: Chloroquin 250mg, Hydroxychloroquin 200mg
Azathioprin (AZA)
Methotrexat (MTX)
Cyclosporin (Myositis)
Endoxan (30g kum.)
- Supportiv:
iv-Immunglobuline
Plasmapherese
- Hochdosierte Chemotherapie/Stammzellentherapie
Neue Klassifikation des Lupusnephritis gemäß der Society of Nephrology / Renal Pathology Society von 2004:
Klasse - Histologische Veränderung
I - Minimale mesangiale Lupusnephritis
II - Mesangiale proliferative Lupsnephritis
III - Fokale Lupsnephritis
IV - Diffus sigmentale (IV-S) oder globale (IV-G) Lupusnephritis
V - Membranöse Lupusnephritis
VI - Fortgeschrittene sklerosierende Lupusnephritis
Lupusnephritis - Therapie
Klasse I - III
Prednison-Monotherapie, engmaschige Kontrolle
Klasse IV
Häufigste und gleichzeitig aggressivste Form der Nierenbeteiligung (35-60%)
Klinische Zeichen: Hämaturie, Proteinurie (nephrotisches Syndrom), Hypertonie, fortschreitendes Nierenversagen Therapeutische Bemühungen konzentrieren sich auf diese Form der Lupusnephritis
- Induktionstherapie mit Cyclophosphamid (500-750 mg / m² Körperoberfläche) (CYC)- Bolustherapie in Kombination mit Glucokorticoiden über 6 Monate
- Alternative zu CYC in der Induktionstherapie: Mycophenolat mofetil (2g/ Tag)
- Rezidivrate 30-50% -> immunsuppressive Erhaltungsmonotherapie notwendig: z.B. Azathioprin (2mg/kg KG), Mycophenolat mofetil (1-2g/ Tag)
- Protektiv: - ACE-Hemmer (RR <130/80 mm Hg, Protein < 500mg/ Tag)
- Lipidsenkung mit Statinen (LDL <100mg/dl)
- Neu: Rituximab (Antikörper Anti-CD20-AK)
Empfehlenswerte Kontrollen beim SLE (Frequenz abhängig von Schwere des Krankheitsbildes und Krankheitsintensität, ca. alle 3-6 Monate):
Anamnese und körperliche Untersuchung (Erfassung einer Lupus-Aktivität, z.B. nach ECLAM)
Labor:
- BSG
- Blutbild, Differentialblutbild
- Kreatinin
- Leberwerte
- Urinstatus (ggf. 24 h Sammelurin)
- CRP (DD: Infekt Serositis)
- Komplement C3, C4
- DNS-AK
In Abhängigkeit von Klinik/Befunden; Bildgebung etc.
Vielen Dank für Ihre Aufmerksamkeit!


Dr. Johannes Häntsch (intern. Rheumatologie, physikalische und rehabilitative Medizin, Sportmedizin)
Eschollbrücker Str. 26
64295 Darmstadt
Tel. 06151/3919203
Fax 06151/3919204
Vortrag gehalten am 30.6.2006 auf dem Kollagenose-Workshop in Darmstadt, Elisabethenstift, Luise-Karte-Saal, Erbacher Str. 29.
(Diese Seite wurde am 17.2.2024 aktualisiert.)
Alle Angaben ohne Gewähr. Es gilt der auf der Internetseite https://www.disclaimer.de angegebene Haftungsausschluss.
Verantwortlich für den Inhalt und die Gestaltung dieser Webseite:
Dorothea Maxin, Gervinusstr. 47, D-64287 Darmstadt - Germany - Kontakt